آناتومی و فیزیولوژی روتاتورکاف و پیوند آن با درد شانه
روتاتورکاف از چهار تاندون اصلی تشکیل میشود که هرکدام از عضله متناظر خود به سر استخوان بازو متصل میشوند. سوپرااسپیناتوس در سطح فوقانی سر استخوان بازو به انستبسیس بزرگ متصل میشود و در شروع ابداکشن و پایداری دینامیک نقش محوری دارد. اینفرااسپیناتوس و ترس ماژور در پشت سر بازو به بخشهای خلفی همان برجستگی میچسبند و چرخش خارجی را تامین میکنند. ساب اسکاپولاریس در جلو سر بازو به انستبسیس کوچک اتصال مییابد و چرخش داخلی را ممکن میکند. یک بورس سطحی به نام بورس ساب آکرومیال ساب دلتوئید، مانند بالشتک لغزنده میان تاندونها و سقف استخوانی که عمدتا از آکرومیون و لیگامان کوراکوآکرومیال تشکیل شده است قرار دارد. شکل آکرومیون، ضخامت رباط یادشده، وضعیت قوس آکرومیون تا کوراکوئید و هماهنگی بین دلتوئید، اسکاپولا و تنه روی فضای زیر آکرومیون اثر میگذارند و در صورت بینظمی میتوانند به تحریک مکانیکی مداوم بورس و تاندونها منجر شوند.
از نظر میکروسکوپی، تاندون روتاتورکاف در ناحیه موسوم به پایی کرتیکال تجمع فیبری از کلاژن نوع یک با آرایش طولی و متقاطع دارد تا نیروهای کششی را تحمل کند. با افزایش سن یا بارگذاری تکراری بدون بازیابی، تراکم آوندی و سلولی کاهش مییابد و ماتریکس تاندون مستعد پارگیهای میکروسکوپی میشود. در سطح عملکردی، کمان شانه به هماهنگی ستون اسکاپولا و قفسه سینه، عضلات پروترکتور و رتراکتور کتف، و عضلات مرکزی تنه وابسته است. هرگاه ریتم اسکاپولوتوراسیک مختل شود، بار روی روتاتورکاف افزایش مییابد و حتی در غیاب تماس مکانیکی مستقیم با آکرومیون نیز درد و اختلال عملکرد ایجاد میشود. درک این فیزیولوژی توضیح میدهد چرا مداخلات هدفمند برای اصلاح ریتم کتف و تقویت پایدارکنندههای کتف، بخش جدا نشدنی از درمان غیرجراحی موثر هستند.
اپیدمیولوژی و اهمیت بالینی درد شانه مرتبط با روتاتورکاف
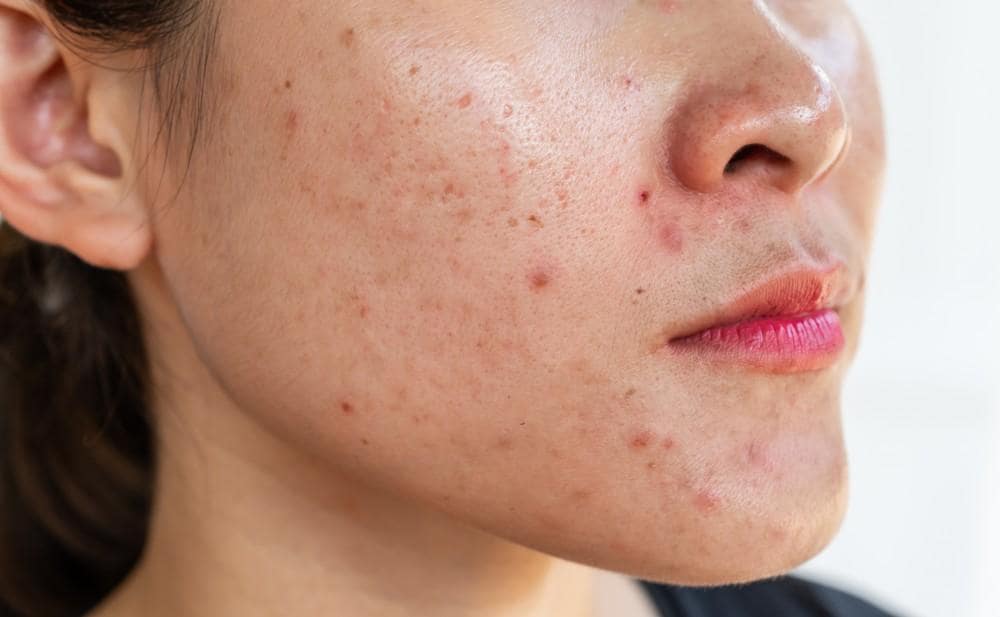
درد شانه دومین علت شایع شکایت عضلانی اسکلتی پس از درد پشت در سطح مراقبت اولیه گزارش شده است. شیوع تاندینوپاتی روتاتورکاف با افزایش سن بالا میرود و در گروههای شغلی با کار تکراری بالاسر مانند نقاشی، نصب تجهیزات یا برخی رشتههای ورزشی مانند پرتاب و والیبال بیشتر دیده میشود. در افراد میانسال و مسن، پارگیهای جزئی و حتی کامل بدون علامت نیز شایع هستند و این واقعیت سبب میشود که تفسیر ام آر آی باید حتما با علائم بیمار تلفیق شود. از سوی دیگر، در جوانان فعال و ورزشکار، پارگیهای تروماتیک به دنبال کشش ناگهانی، افتادن روی دست باز، یا ضربه مستقیم رخ میدهد و تصمیم درمانی در این گروهها باید متناسب با اهداف عملکردی و زمان بازگشت به ورزش اتخاذ شود. بار اقتصادی این اختلال علاوه بر هزینههای مستقیم تصویربرداری و درمان شامل روزهای از دست رفته کار، کاهش بهرهوری و در موارد مزمن اثرات روانی مانند اختلال خواب و اضطراب است.
علائم و الگوهای تظاهر درد شانه و نکات افتراقی
الگوی درد در اختلالات روتاتورکاف معمولا به صورت درد لترال شانه با انتشار به بازو و تشدید در بالا بردن دست، پوشیدن لباس، شانه کردن مو و خوابیدن روی سمت مبتلا گزارش میشود. درد شبانه علامتی آزاردهنده است و میتواند نشانه التهاب بورس یا تاندینوپاتی فعال باشد. ضعف در ابداکشن و چرخش خارجی به سود درگیری سوپرااسپیناتوس و اینفرااسپیناتوس است و ضعف چرخش داخلی نشانه درگیری ساب اسکاپولاریس. در پارگیهای کامل، بیمار ممکن است از افتادن بازو هنگام رها کردن خبر دهد. قفل شدن واقعی کمتر شایع است و باید به نفع درگیری لابروم یا کپسول با منشا دیگر ارزیابی شود.
نکات افتراقی مهم شامل درد گردنی با رادیکولوپاتی و انتشار به دست، درد مفصل آکرومیوکلاویکولار با درد نوک شانه و حساسیت موضعی، کپسولیت چسبنده با محدودیت سفت و هر جهته دامنه حرکت و درد ته کشنده، و آرتروز گلنوهومرال با کاهش صدادار دامنه و خشکی صبحگاهی هستند. تب، قرمزی منتشر، گرمی موضعی و درد ضربانی همراه ضعف عمومی باید به نفع عفونت مفصل تلقی شوند. کاهش وزن بیعلت، درد شبانه مقاوم و سابقه بدخیمی سبب میشوند تصویربرداری و ارزیابی سیستمیک با اولویت انجام شود. در ورزشکاران پرتابی، درد خلفی هنگام کوکینگ و حس ناپایداری میتواند از نشانههای درگیری داخلی ایمپینجمنت و تاندینوپاتی اینفرااسپیناتوس باشد که رویکرد تمرینی ویژه میطلبد.
علل و عوامل خطر درد شانه مرتبط با روتاتورکاف با تاکید بر موارد قابل تعدیل
پاتوفیزیولوژی درد روتاتورکاف چندعاملی است. نقش سن به عنوان عامل زمینهای کاهش ظرفیت ترمیم، بارگذاری تکراری و تسریع دژنراسیون ماتریکس، مورفولوژی آکرومیون و سطح تماس زیر آکرومیون، ناهماهنگی کتف با تنه و ضعف عضلات کتف، و بیماریهای سیستمیک مانند دیابت و کمکاری تیروئید همگی در شکلگیری و تداوم علائم سهم دارند. با این حال تمرکز بالینی باید روی عوامل قابل اصلاح باشد تا نه تنها علائم کنونی آرام شود بلکه عود کاهش یابد.
- بارگذاری تکراری بالاسر در محیط کار یا ورزش و فقدان برنامه بازیابی و تقویت هدفمند را کاهش دهید و سیکلهای کار و استراحت را بازطراحی کنید.
- وضعیت کتف و تنه را با تمرینهای تقویت پایدارکنندههای کتف و کنترل پوسچر اصلاح کنید تا ریتم اسکاپولوتوراسیک بهینه شود.
- سیگار را ترک کنید زیرا کیفیت ترمیم بافت نرم و پاسخ به درمان در مصرفکنندگان نیکوتین کاهش مییابد.
- دیابت و اختلالات متابولیک را به شکل فعال کنترل کنید چون التهاب مزمن و سفتی کپسول را تشدید میکنند.
- شاخص توده بدنی را به محدوده سالم نزدیک کنید تا بار مکانیکی و التهاب سیستمیک کم شود و خواب شبانه کافی را در برنامه قرار دهید.
مسیر تشخیصی استاندارد در درد شانه و روتاتورکاف
ارزیابی موثر با گرفتن شرح حال ساختاری آغاز میشود. مدت علائم، الگوی شروع، فعالیتهای تشدیدکننده و کاهشدهنده، درد شبانه، محدودیت عملکردی و اهداف بیمار را ثبت کنید. سابقه دیابت، تیروئید، جراحی قبلی شانه، تزریقهای پیشین، مصرف داروهای رقیقکننده و سابقه سیگار اهمیت دارد. در معاینه، الگوریتمی منظم برای مشاهده پوسچر، اسکارها، تحلیل عضلات، دامنه حرکت فعال و سپس پسیو، درد قوس حرکتی، قدرت در الگوهای کلیدی، و آزمونهای اختصاصی لازم است. درد قوس در ابداکشن بین حدود شصت تا صد و بیست درجه به تحریک زیر آکرومیون میخورد. ضعف در تست جاب یا همان ابداکشن در صفحه کتف سرنخی برای سوپرااسپیناتوس است. تستها مانند هاوکینز کندی یا نیر به حساسیت برای تحریک زیر آکرومیون شناخته میشوند در حالی که علامت تاخیر چرخش خارجی به سود پارگی قابل توجه اینفرااسپیناتوس است. در درد قدامی و ضعف چرخش داخلی، تستهای مخصوص ساب اسکاپولاریس مانند لیفت آف و پرس شکم کمک میکنند.
یافتههای معاینه به تنهایی باید در بستر سن و سابقه تفسیر شود. هدف از آزمونها نه برچسبزنی ثابت بلکه ساختن احتمالهای بالینی و هدایت تصمیم برای تصویربرداری و درمان است. در مراکزی که سونوگرافی با اپراتور خبره در دسترس است، تشخیص پارگیهای کامل و ارزیابی دینامیک فضای زیر آکرومیون دقیق و مقرون به صرفه خواهد بود. ام آر آی در تصمیم برای جراحی ترمیمی و ارزیابی بافت تاندونی و کیفیت عضله با شاخصهایی مانند چربیگیری اهمیت دارد. رادیوگرافی ساده برای کلسیفیکاسیون تاندون، استئوفیت و استئوالتراسیون مفید است و باید در الگوریتم پایه باشد. با این حال هر تصویربرداری باید پاسخ به یک سوال بالینی روشن بدهد و تفسیر آن در کنار معاینه و اهداف بیمار انجام شود.
الگوهای شایع اختلالات روتاتورکاف و سرنخهای بالینی
| اختلال | سن و زمینه | الگوی درد و علامت | آزمونهای برجسته | نکته تصمیمگیری |
|---|---|---|---|---|
| تاندینوپاتی و بورسیت زیر آکرومیون | میانسال فعال یا کار تکراری بالاسر | درد لترال با تشدید در قوس ابداکشن و درد شبانه | قوس دردناک، هاوکینز کندی، نیر | درمان غیرجراحی و تمرین هدفمند خط اول است |
| پارگی جزئی سوپرااسپیناتوس | بار تکراری یا آسیب خفیف | درد فعالیتی، ضعف ملایم ابداکشن | جاب در صفحه کتف، تست افتادن بازو منفی | تمرین و اصلاح ریتم کتف در بیشتر بیماران کافی است |
| پارگی کامل سوپرااسپیناتوس یا ترکیبی | ترومای واضح یا دژنراتیو پیشرفته | ضعف واضح، درد شبانه شدید، ناتوانی در بالا بردن | علامت افتادن بازو، تاخیر چرخش خارجی | بررسی برای ترمیم در بیماران منتخب مفید است |
| کلسیفیکاسیون تاندون | سن میانی با درد حاد موجی | درد شدید دورهای، حساسیت موضعی | رادیوگرافی نشاندهنده رسوب کلسیم | کنترل درد و در صورت لزوم شستشوی سوزنی در موارد مقاوم |
| کپسولیت چسبنده | میانسال، دیابت | درد ته کشنده با محدودیت سفت در همه جهات | کاهش دامنه پسیو و اکتیو مشابه | الگوریتم اختصاصی دارد و با روتاتورکاف تفاوت دارد |
تصویربرداری در درد شانه مرتبط با روتاتورکاف
تصویربرداری باید بر اساس سوال بالینی مشخص انجام شود. در بسیاری از بیماران با درد زیر آکرومیون و معاینه سازگار، رادیوگرافی رو به رو و نمای خروجی آکرومیون برای تغییرات استخوانی کافی است و درمان غیرجراحی آغاز میشود. در تداوم علائم، شک به پارگی یا تصمیم برای تزریق هدفمند، سونوگرافی توسط اپراتور مجرب روشی کارآمد برای ارزیابی ضخامت تاندون، پارگی کامل، بورسیت و علائم دینامیک تماس زیر آکرومیون است. ام آر آی زمانی اولویت دارد که تصمیم برای جراحی مطرح است، هنگامی که یافتههای معاینه و سونوگرافی ناهمخوان هستند یا وقتی نیاز به ارزیابی همزمان لابروم و سایر ساختارهای عمقی وجود دارد.
مقایسه روشهای تصویربرداری و کاربرد بالینی
| روش | کاربرد اصلی | مزایا | محدودیتها |
|---|---|---|---|
| رادیوگرافی ساده | ارزیابی استخوان، کلسیفیکاسیون، مفصل آکرومیوکلاویکولار | دسترسپذیر و ارزان | اطلاعات محدود درباره بافت نرم |
| سونوگرافی | تشخیص پارگی کامل، ارزیابی دینامیک، هدایت تزریق | بیخطر، کم هزینه، بررسی مقایسهای طرفین | وابسته به مهارت اپراتور و دستگاه |
| ام آر آی | ارزیابی جزئیات تاندون و عضله و لابروم | دقت بالا و دید جامع | هزینه بیشتر و محدودیت در برخی بیماران |
درمانها و مداخلات مبتنی بر شواهد در درد شانه و روتاتورکاف
رویکرد درمان باید مرحلهای، فردمحور و همسو با اهداف بیمار باشد. نخست آموزش جامع درباره ماهیت اختلال و نقش فعال بیمار در درمان ارائه کنید. سپس برنامه تمرین درمانی ساختاریافته و اصلاح فعالیتها را آغاز کنید. مدیریت درد به شکل هدفمند با داروهای خوراکی کوتاهمدت یا یخگذاری و تکنیکهای فیزیوتراپی اضافه میشود. تزریق کورتیکواستروئید زیر آکرومیون میتواند در کوتاه مدت درد را کاهش دهد و امکان انجام تمرین را فراهم کند اما باید با تعداد محدود و بر اساس اندیکاسیون انجام شود. در پارگیهای کامل انتخاب شده و در بیماران جوان یا فعال که ضعف عملکردی معنیدار دارند، ارزیابی برای ترمیم آرتروسکوپیک تاندون مطرح است. شواهد با کیفیت بالا نشان دادهاند که در درد زیر آکرومیون بدون پارگی کامل، دکامپرشن ساب آکرومیال نسبت به درمان غیرجراحی و حتی نسبت به آرتروسکوپی تشخیصی مزیت قابل توجه و پایداری در درد و عملکرد ندارد. بنابراین در این گروه تمرکز بر تمرین و اصلاح عوامل زمینهای ترجیح دارد. در موارد خاص مانند کلسیفیکاسیون مقاوم، شستشوی سوزنی با هدایت سونوگرافی همراه با بیحسی و در صورت لزوم تزریق مقدار کم کورتیکواستروئید میتواند علائم را تسکین دهد.
خلاصه مداخلات و پیام شواهد برای تصمیمگیری
| مداخله | نقش بالینی | پیام شواهد | ملاحظات ایمنی |
|---|---|---|---|
| تمرین درمانی ساختاریافته | خط اول در تاندینوپاتی و پارگیهای جزئی | بهبود درد و عملکرد با تاثیر پایدار در پیگیری | به برنامهریزی فازبندی و پایبندی بیمار نیاز دارد |
| تزریق زیر آکرومیون | کاهش درد کوتاهمدت برای تسهیل تمرین | اثر موقت، ارزیابی سود و خطر ضروری است | فاصله مناسب بین تزریقها و مراقبت از تاندون |
| دکامپرشن ساب آکرومیال | برای درد زیر آکرومیون بدون پارگی کامل | مزیت بالینی ثابتنشده نسبت به درمان غیرجراحی | تنها در اندیکاسیونهای محدود و پس از ناکامی درمان محافظهکارانه طولانی |
| ترمیم آرتروسکوپیک پارگی کامل | انتخابی در بیماران جوان یا فعال با ضعف واضح | بهبود درد و عملکرد در بسیاری از بیماران منتخب | نیاز به توانبخشی دقیق و مدیریت انتظار بیمار |
| روشهای بیولوژیک | گزینههای در حال ارزیابی | شواهد ناهمگون و نیازمند کارآزمایی بیشتر | انتخاب بیمار و اطلاعرسانی شفاف ضروری است |
تمرین درمانی و فیزیوتراپی مرحلهبندی شده برای روتاتورکاف
تمرین درمانی هسته درمان غیرجراحی است و باید بر اساس دردپذیری، دامنه حرکت، اهداف عملکردی و شغل یا ورزش بیمار تنظیم شود. فلسفه عمومی شامل کاهش تحریک، بازیابی دامنه حرکت بدون درد، بازآموزی کنترل کتف، تقویت تدریجی الگوهای حرکتی و در نهایت ادغام مهارتهای عملکردی است. برای افزایش پایبندی، تمرینها باید قابل اجرا و زمانبندی شده باشند و معیارهای پیشروی مشخص شود. تنفس دیافراگمی، ریلکسیشن عضلات فعال کننده اضافی گردن و تراپی دستی هدفمند برای بافت نرم میتواند به کاهش درد و بهبود کیفیت حرکت کمک کند اما جایگزین تمرین نیست. در زیر یک چهارچوب مرحلهای ارائه میشود که باید با وضعیت هر بیمار سازگار شود.
چارچوب مرحلهای توانبخشی روتاتورکاف
| فاز | اهداف اصلی | ابزارهای کلیدی | معیار پیشروی |
|---|---|---|---|
| کاهش درد و التهاب | کاهش درد شبانه و ادم، بازگشت اکستنشین کامل | یخ، آموزش فعالیت، تمرینهای پاندولی و ایزومتریک سبک | درد پایه قابل کنترل و دامنه بدون تحریک |
| بازیابی دامنه بدون درد | بهبود فلکشن، ابداکشن و چرخشها | حرکات فعال کمکشده، لغزشهای سبک کتف، کشش کپسول خلفی به تدریج | دامنه نزدیک کامل بدون افزایش درد پس از تمرین |
| تقویت و کنترل کتف | فعالسازی متعادل روتاتورکاف و عضلات کتف | باند مقاومتی در چرخشها، ردی کششی، پرس دیواری، تمرینهای حس عمقی | قدرت در مقایسه با سمت سالم رو به تعادل و الگوی حرکت روان |
| آمادگی عملکردی | بازگشت به وظایف کاری و ورزشی | الگوهای پرتاب تدریجی، تمرینهای سرعتی کنترلشده، برنامه بازگشت به دویدن یا پرتاب در ورزشکار | انجام وظایف هدف بدون درد و تورم روز بعد |
گروههای خاص و نکات تصمیمگیری بالینی
ورزشکاران پرتابی و رشتههای بالاسر
در ورزشکاران پرتابی، بیومکانیک کل زنجیره حرکتی از پا تا تنه و کتف تعیینکننده است. تمرکز درمان باید بر کنترل کتف، ثبات مرکزی، انعطاف پذیری کپسول خلفی و بازگشت مرحلهای به پرتاب قرار گیرد. تصمیم برای جراحی تنها بر پایه تصویربرداری نیست و باید با معیارهای عملکردی و اهداف فصل هماهنگ باشد. برنامه بازگشت به بازی باید شاخصهای عینی مانند نسبت قدرت چرخش خارجی به داخلی، آزمونهای بسته زنجیره و ارزیابی کنترل محور را لحاظ کند.
سالمندان با پارگیهای دژنراتیو
در این گروه دو هدف اصلی مطرح است. کاهش درد و حفظ استقلال در فعالیتهای روزمره. بسیاری از پارگیهای دژنراتیو حتی کامل، با تمرین درمانی و مدیریت درد بهبود کارکردی خوبی میدهند. زمانی که درد شبانه شدید، ضعف عملکردی پایدار و عدم پاسخ به دوره مناسب درمان غیرجراحی وجود دارد، ارزیابی برای ترمیم در بیماران فعال و منتخب مطرح میشود. در پارگیهای بسیار بزرگ و برگشتپذیری پایین، گزینههای ترمیمی ویژه یا روشهای نجات مانند انتقال تاندون یا تعویض معکوس شانه در موارد اندک و با اندیکاسیون دقیق ممکن است مدنظر قرار گیرد.
دیابت، سیگار و اختلالات متابولیک
دیابت کنترل نشده با افزایش درد و التهاب، تاخیر ترمیم بافت نرم و خطر عفونت پس از جراحی مرتبط است. کنترل دقیق قند خون و پایش علائم نوروپاتی محیطی بخشی از مراقبت استاندارد است. سیگار کیفیت ترمیم را مختل میکند و با افزایش خطر عوارض در جراحی همراه است. متابولیسم تیروئید و لیپیدها نیز روی کیفیت تاندون اثر دارند و اصلاح آنها دستاورد درمان را بهبود میدهد.
کلسیفیکاسیون تاندون
کلسیفیکاسیون میتواند با درد موجی و شدید ظاهر شود. اغلب طی زمان بازجذب رخ میدهد و مدیریت حمایتی کافی است. در موارد مقاوم، شستشوی سوزنی تحت هدایت سونوگرافی و فیزیوتراپی پس از آن نتایج رضایتبخشی دارد. تزریقهای مکرر باید با احتیاط انجام شود و هدف از آنها فراهم کردن پنجره تمرین و اصلاح بیومکانیک است نه درمان قطعی.
مراقبتهای روزمره، پیشگیری و ایمنی بیمار
سود مداخلات غیرجراحی وقتی پایدار میشود که مراقبتهای روزمره به شکل منظم اجرا شوند. آگاهی از الگوهای حرکتی پرخطر، برنامهریزی استراحت فعال میان سیکلهای کاری، و ایجاد محیط کاری ارگونومیک بدون نیاز به بالابردن مکرر دستها پایه پیشگیری هستند. در خانه نیز میتوان با چند اقدام ساده از تحریک بورس و تاندونها کاست و کیفیت خواب شبانه را بهتر کرد.
- بالابردن ناگهانی بار سنگین بالای سر را به حداقل برسانید و از گیره یا چهارپایه برای قرار دادن اشیا در سطح مناسب استفاده کنید.
- بالشت و وضعیت خواب را طوری تنظیم کنید که روی شانه مبتلا نخوابید و در صورت نیاز از بالش کوچک زیر بازو استفاده کنید.
- زمان نشستن طولانی را با وقفههای کوتاه برای حرکت کتف و تنه قطع کنید و تمرینهای سبک کششی را تکرار کنید.
- کیف یا کوله را به صورت متناوب حمل کنید و از فشردن یکطرفه کمربند شانهای بپرهیزید.
- برنامه تمرین خانگی تجویز شده را حتی پس از بهبود درد ادامه دهید تا از عود جلوگیری شود و کنترل کتف پایدار بماند.
اشتباهات رایج بیماران در مدیریت درد شانه و روتاتورکاف
تکیه صرف بر تصویربرداری به جای معاینه بسیاری از یافتههای ام آر آی در افراد بدون علامت هم دیده میشود و تصمیمگیری باید بر پایه علائم، معاینه و اهداف بیمار باشد نه صرفا گزارش تصویری.
توقف کامل حرکت برای مدت طولانی بیحرکتی طولانی به سفتی کپسول و ضعف عضلات منجر میشود. حرکت کنترلشده و تمرینهای هدفمند حتی در فاز درد باید ادامه یابد مگر در اندیکاسیونهای خاص جراحی.
درخواست تزریقهای مکرر بدون برنامه تمرین تزریق ممکن است پنجرهای برای کاهش درد فراهم کند اما بدون برنامه تمرین ساختاریافته اثر پایدار نخواهد داشت و حتی به کیفیت تاندون آسیب میزند.
انتظار بهبود سریع پس از هر مداخله چه تمرین و چه جراحی، هر دو به زمان برای سازگاری بافتی نیاز دارند. تعیین معیارهای عینی پیشرفت به جای تکیه بر زمان تقویمی، واقعبینی را افزایش میدهد.
نادیده گرفتن نقش کتف و تنه تمرکز انحصاری بر حرکات بازو بدون تقویت پایدارکنندههای کتف و کنترل تنه نتایج را محدود میکند و احتمال عود را بالا میبرد.
بازگشت زودهنگام به فعالیت بالاسر سنگین بازگشت بدون عبور از معیارهای عملکردی مشخص میتواند علامتها را بازگرداند و روند ترمیم را مختل کند.
قطع خودسرانه دارو یا تمرین با اولین کاهش درد روند بهبود تدریجی است و تثبیت دستاوردها به تداوم تمرین و پیگیری نیاز دارد.
عدم کنترل عوامل زمینهای دیابت کنترل نشده، سیگار و بیخوابی کیفیت درمان را پایین میآورد. همکاری چندرشتهای برای اصلاح این عوامل ضروری است.
پایش درمان، شاخصهای پیشرفت و بازگشت به کار یا ورزش
پایش ساختاریافته بخشی جداییناپذیر از درمان موثر است. در هر ویزیت باید شدت درد در فعالیت و شب، دامنه حرکت در صفحه کتف، کیفیت کنترل کتف در حرکات بالاسر، و توانایی انجام کارهای هدف ارزیابی شوند. ارزیابی عملکردی با آزمونهایی مانند پرس دیواری، نگهداشتن سمتدار بازو در برابر مقاومت و الگوهای بالاسر مرحلهای برای ورزشکاران اهمیت دارد. معیارهای بازگشت به کار یا ورزش باید شامل عدم درد فعالیتی روز بعد، دامنه کامل بدون جبرانیهای واضح، و نسبت قدرت چرخشهای داخلی و خارجی نزدیک به سمت سالم باشد. در بیمارانی که جراحی ترمیمی انجام دادهاند، همکاری نزدیک بین جراح و تیم توانبخشی برای زمانبندی بارگذاری و عبور از فازهای حفاظتی ضروری است.
شاخصهای پیشنهادی پیگیری و آمادهسازی برای بازگشت
| حوزه ارزیابی | شاخص | هدف | توضیح بالینی |
|---|---|---|---|
| درد | شدت در فعالیت و شب | کمتر از مقدار آستانه آزاردهنده | کاهش پایدار درد معیار ورود به فاز تقویت است |
| دامنه حرکت | فلکشن، ابداکشن و چرخشها | دامنه کامل بدون جبرانی آشکار | جبرانیهای گردنی یا کمری باید برطرف شوند |
| قدرت | نسبت چرخش خارجی به داخلی | نزدیک به سمت سالم | عدم تقارن قابل توجه بازگشت را به تاخیر میاندازد |
| کنترل کتف | ریتم کتف در بالا بردن | حرکت روان و هماهنگ | دیسکینزی کتف باید اصلاح شود |
| تحمل بار | وظایف کاری یا ورزشی اختصاصی | انجام بدون درد و تورم روز بعد | معیار نهایی بازگشت به سطح قبل از آسیب |
منابع معتبر برای مطالعهٔ بیشتر
- American Academy of Orthopaedic Surgeons. Management of Rotator Cuff Injuries. Clinical Practice Guideline 2019. PDF
- JOSPT. Rotator Cuff Tendinopathy Diagnosis, Non-surgical Care and Rehabilitation. Clinical Practice Guideline 2025. PDF
- The BMJ Rapid Recommendation. Subacromial Decompression Surgery for Shoulder Pain. 2019. PDF
- Cochrane Review. Subacromial Decompression Surgery for Rotator Cuff Disease. 2019. HTML